

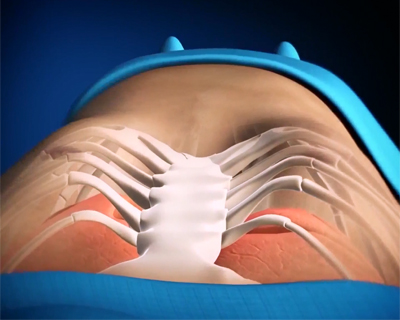
По статистике, приблизительно один из 1000 детей рождается с пороком развития грудной клетки известным под названием «грудь сапожника», который проявляется воронкообразной деформацией грудной клетки и иногда также сопровождается западением рёбер. Данный порок в большинстве случаев влияет на развитие и функцию внутренних органов (лёгких и сердца), и сопровождается нарушением эстетичного вида грудной клетки. Является наиболее распространенной деформацией грудной клетки (91% от всех случаев врожденных пороков развития грудной клетки). Этот дефект более заметен и чаще (70%) встречается у представителей мужского пола. Деформация грудной клетки чаще бывает у худощавых мальчиков. Девочки тоже страдают, но когда взрослеют, у них развиваются молочные железы — и дефект сглаживается.
ВОРОНКООБРАЗНАЯ ГРУДЬ (pectus excavates, s. infundibuliform ) впервые описал Bauhinus в 1600г; но более подробно изложил в своей работе Eggel (1870). Причины развития окончательно не выяснены, но как указывают многие авторы, деформация имеет ярко-выраженный, врожденный характер; она связана с диспластическими изменениями хрящевой и соединительной ткани грудной клетки, нередко имеет семейный характер, т.е. гинетический фактор и склонность к прогрессированию достаточно обоснована.
По клиническому течению мы различаем три стадии заболевания:
– компенсированную,
– субкомпенсированную;
– декомпенсированную.
При компенсированной стадии у больных с деформацией грудной клетки имеет место лишь косметический дефект; жалобы и функциональные нарушения отсутствуют.
При субкомпенсированной стадии выявляются нередко выраженные функциональные нарушения со стороны легких и сердечно-сосудистой системы.
ПРИЧИНЫ ПОЯВЛЕНИЯ ПАТОЛОГИИ
Предугадать заранее, кому и когда не повезет, невозможно, поскольку причины возникновения заболевания до сих пор не изучены. По одной из теорий считается, что в 25% случаев причиной может быть генетическая предрасположенность, притом “источником” выступают не только мама с папой, но и дедушки-бабушки.
Есть и другое мнение. У плода грудная клетка формируется на 6—10 неделях беременности, и если в этот период мама перенесла заболевание, стресс или даже выпила что-то не то (например, спиртное) — внутриутробное развитие нарушается, и одним из последствий нарушения могут быть деформации грудной клетки. Но это пока что лишь теории. А раз неизвестна причина напасти, то и методов ее профилактики не существует.

Клиническая деформация груди зависит от возраста ребёнка:
У ДЕТЕЙ ГРУДНОГО ВОЗРАСТА деформация чаще проявляется в первые месяцы после рождения в виде малозаметного вдавления. Характерным признаком этой возрастной группы, является симптом «парадокса вдоха» (западение грудины и рёбер при вдохе), может проявляться только парадоксальным и реже стридорозным дыханием за счет сдавления и смещения трахеи сердцем, или дисфагическими явлениями (срыгивания и рвота после приема пищи). Наиболее ярко проявляется при крике и плаче ребёнка. У грудного ребёнка трудно определить вероятность прогрессирования деформации. По нашим данным почти в половине случаев с ростом ребёнка западение увеличивается, ямка на груди становится более заметной. Начинают выступать края рёберных дуг, и образующаяся над ними поперечная борозда (псевдоборозда Гаррисона). Эти изменения иногда ошибочно рассматривают как проявления рахита. В Украине, например, выраженная деформация грудной клетки является показанием к признанию ребенка инвалидом детства.
У ДЕТЕЙ ДОШКОЛЬНОГО ВОЗРАСТА отмечается постепенный переход к фиксированному искривлению грудины и рёбер, изменяется осанка, усиливается грудной кифоз; при осмотре ребёнка видны опущенные надплечья, приподнятые края рёберных дуг. В этом возрасте воронкообразная грудь обычно не представляет серьёзного косметического дефекта, однако изменения со стороны лёгких и сердца начинают проявляться более отчётливо, чаще определяется склонность к простудным заболеваниям. Изменения, вызванные деформацией с возрастом становятся более выраженными. Ребенок отстает в весе и физическом развитии; живот выступает вперед, формируется нарушение осанки в виде сколиоза и кифоза, нарушение зрения, кариес, плоскостопие, бледность кожных покровов, дискинезия желчевыводящих путей и кишечника, проявляющаяся нестабильностью стула в виде диареи и запоров.
У ДЕТЕЙ ШКОЛЬНОГО ВОЗРАСТА (7-9 лет – первый период активного роста) прогрессивно усиливается деформация грудной клетки, нарушение осанки, такие дети обычно пониженного питания, с бледными кожными покровами, отмечается быстрая утомляемость при ходьбе и беге, отдышку, сердцебиение при физических нагрузках, боли за грудиной, раздражительность, плохой аппетит, частые респираторные заболевания, ангины, бронхиты, пневмонии. Из-за дефекта грудной клетки нарушается вентиляция легких, а на фоне застойных явлений хорошо развивается инфекция. Ребенок может простужаться точно так же, как другие дети, но банальная простуда у него будет чаще переходить в бронхит, осложняться воспалением легких.
Деформация становится фиксированной, экскурсия грудной клетки снижается и жизненная ёмкость лёгких (18-30%): вместо четырех литров (в норме) — около трех с половиной. Поэтому дети с деформацией грудины могут отставать от своих здоровых сверстников во время спортивных занятий, физической активности.У больных констатируется изменения параметров внешнего дыхания и сердечно-сосудистой деятельности. Давление грудины на сердце вызывает его смещение, ротацию и нарушения ритма сердечных сокращений. При ярко выраженных формах воронкообразной деформации наблюдается искривление позвоночника, изменение венозного и артериального давления. Наблюдается грудной кифоз, нередко в сочетании со сколиозом. Отмечается повышенная утомляемость, потливость, раздражительность, сниженный аппетит, бледность кожи и уменьшение массы тела по сравнению с возрастной нормой.
Помимо соматических жалоб, в этом возрасте у ребенка появляется комплекс неполноценности, поскольку деформация грудной клетки становится заметна окружающим и в частности одноклассникам.
ПСИХОЛОГИЧЕСКИЙ ВРЕД
Ребенок, у которого есть дефект грудины или искривление позвоночника, часто стесняется своего вида. Не хочет при всех переодеваться на уроки физкультуры, избегает ходить в бассейн, загорать на пляже. А между тем, если вовремя и правильно начать лечение, нарушение во многих случаях можно исправить.
У ВЗРОСЛЫХ по поводу армии, то во многих странах проводились исследования, насколько пригодны люди с деформацией грудной клетки к воинской службе. Ученые США выявили, что у человека из-за дефекта грудины нарушается электрическая проводимость сердца, ухудшается насосная функция.
КАК ЛЕЧАТ ДЕФОРМАЦИЮ ГРУДНОЙ КЛЕТКИ?
Лечение воронкообразной груди могут осуществлять травматологи, ортопеды и торакальные хирурги. Воронкообразная деформация грудной клетки из-за склонности к прогрессированию в ряде случаев представляет серьезную опасность для здоровья пациентов.
Консервативное лечение воронкообразной деформации грудной клетки неэффективно. Упражнения и массаж полезны всем детям, но деформацию они не устранят. Однако ребенку, имеющему дефект грудной клетки, заниматься физкультурой нужно непременно — чтобы лучше работали сердце и легкие.
Хирургическое лечение показано при нарушениях со стороны органов грудной клетки либо при выраженном косметическом дефекте. Оптимальным для оперативного лечения является дошкольный возраст (3-7 лет), поскольку организм еще способен компенсировать патологические изменения внутренних органов и нет психологической травмы у ребенка по поводу своего внешнего вида. Такой подход позволяет обеспечить условия для правильного формирования грудной клетки, предупредить развитие вторичных деформаций позвоночника и появление функциональных нарушений. Кроме того, дети лучше переносят хирургические вмешательства, их грудная клетка отличается повышенной эластичностью, и коррекция проходит менее травматично.
ОПЕРАЦИЯ НАССА
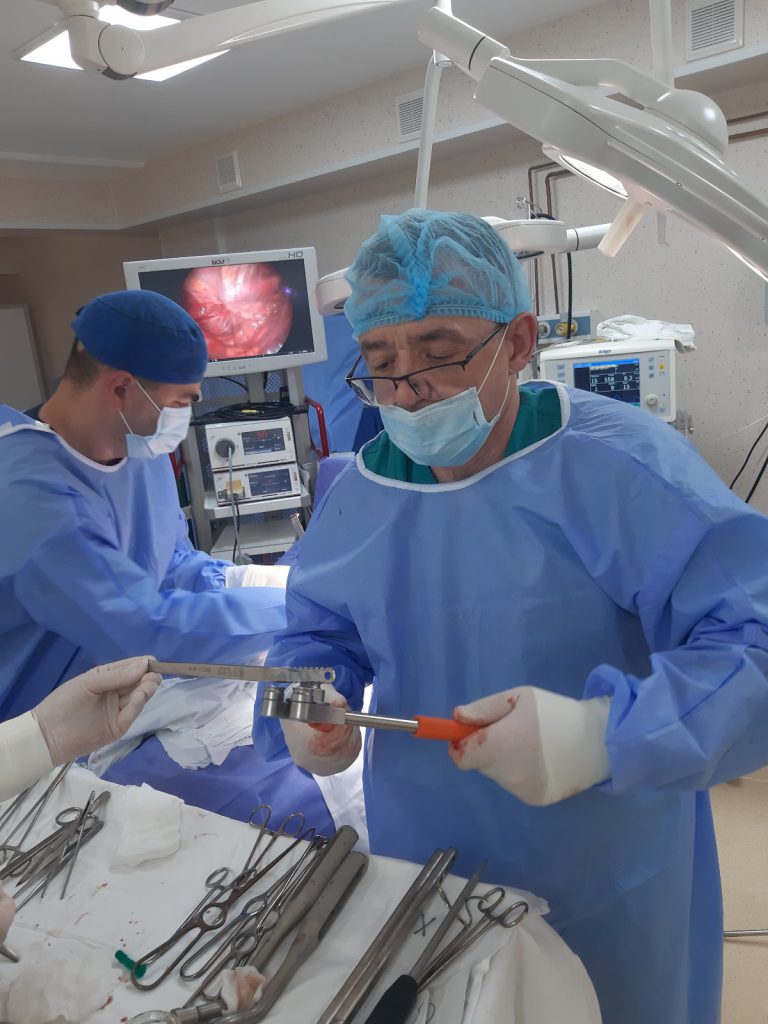
Недавно в Клинике Galaxia в Центре коррекции деформаций позвоночника и грудной клетки и терапии боли было начато применение американского метода Дональда Насса, являющегося одним из наиболее безопасных и эффективных. Операция о которой идёт речь – относится к минимально инвазивным методам коррекции деформаций грудной клетки. На сегодняшний день, данный метод хорошо зарекомендовал себя во всём мире и не имеет актуальной альтернативы в плане эффективности и безопасности.

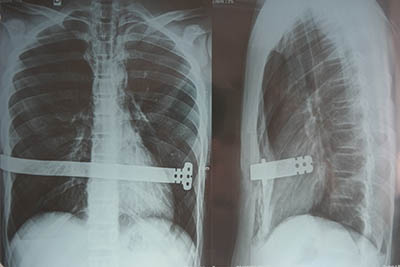

В ЧЕМ ЗАКЛЮЧАЕТСЯ МЕТОД?
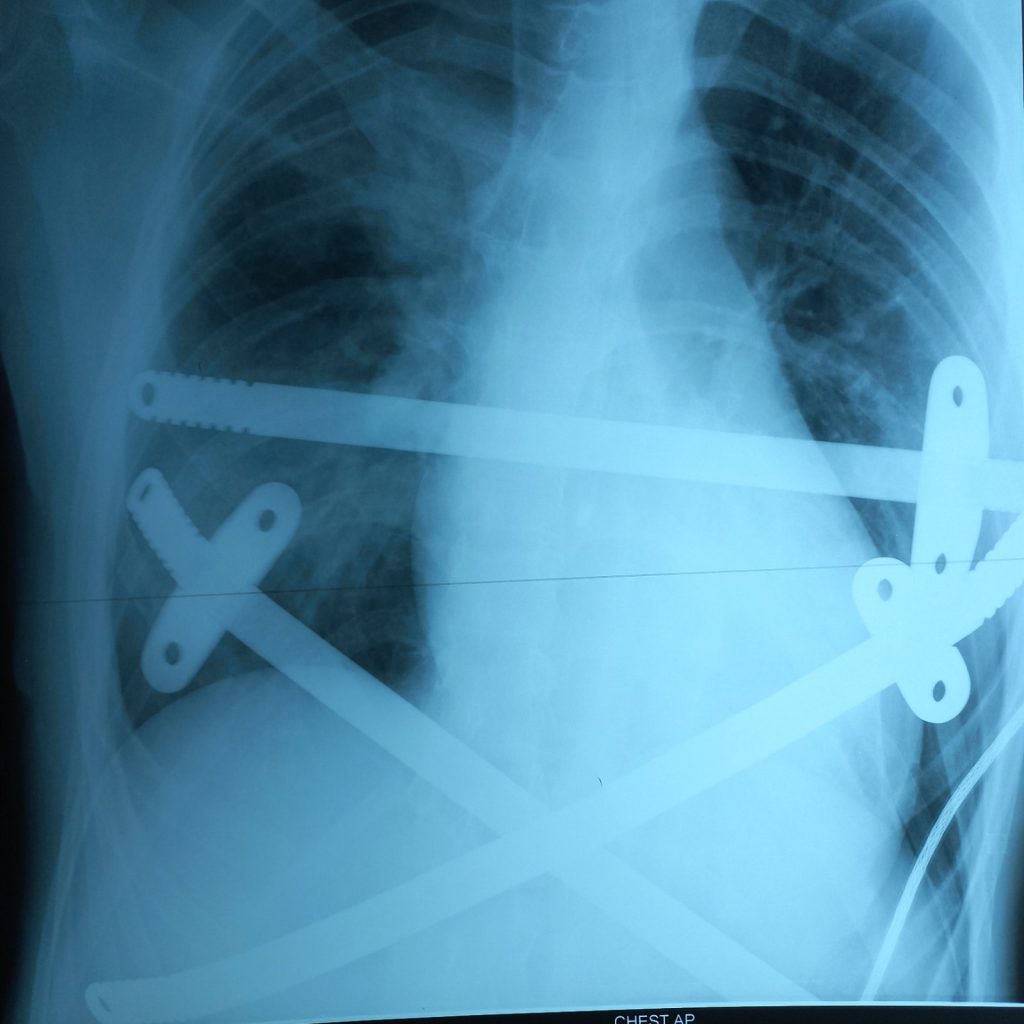
Метод заключается в имплантации металлической пластины, помогающей выправить грудную клетку. Операция выполняется под общей анестезией. Пациента кладут, отведя обе руки, чтобы позволить доступ к боковой стенке грудной клетки. Поперечный разрез длиной 2.5 см выполняют на каждой боковой стенке грудной клетки между передними подмышечными и задними подмышечными линиями. Через средостение продвигают изогнутый зажим, пока он не появится на противоположной стороне.
Используя ленту для тракции, протягивают заранее подготовленную стальную пластину. Пластину, обращенную выпуклостью кзади, проводят под грудиной. Когда пластина оказывается на своем месте, ее переворачивают зажимами так, чтобы выпуклость была обращена вперед, таким образом, осуществляя подъем грудины и передней грудной стенки в желаемое положение. Вторую пластину размещают выше или ниже, если необходимо. Если пластина нестабильна, присоединяют перекрестную пластину длиной 2-4 мм к одному или обоим краям пластины. Если использованы 2 пластины, перекрестные пластины, присоединяют к обоим концам так, чтобы образовался прямоугольник. Раны послойно зашивают.
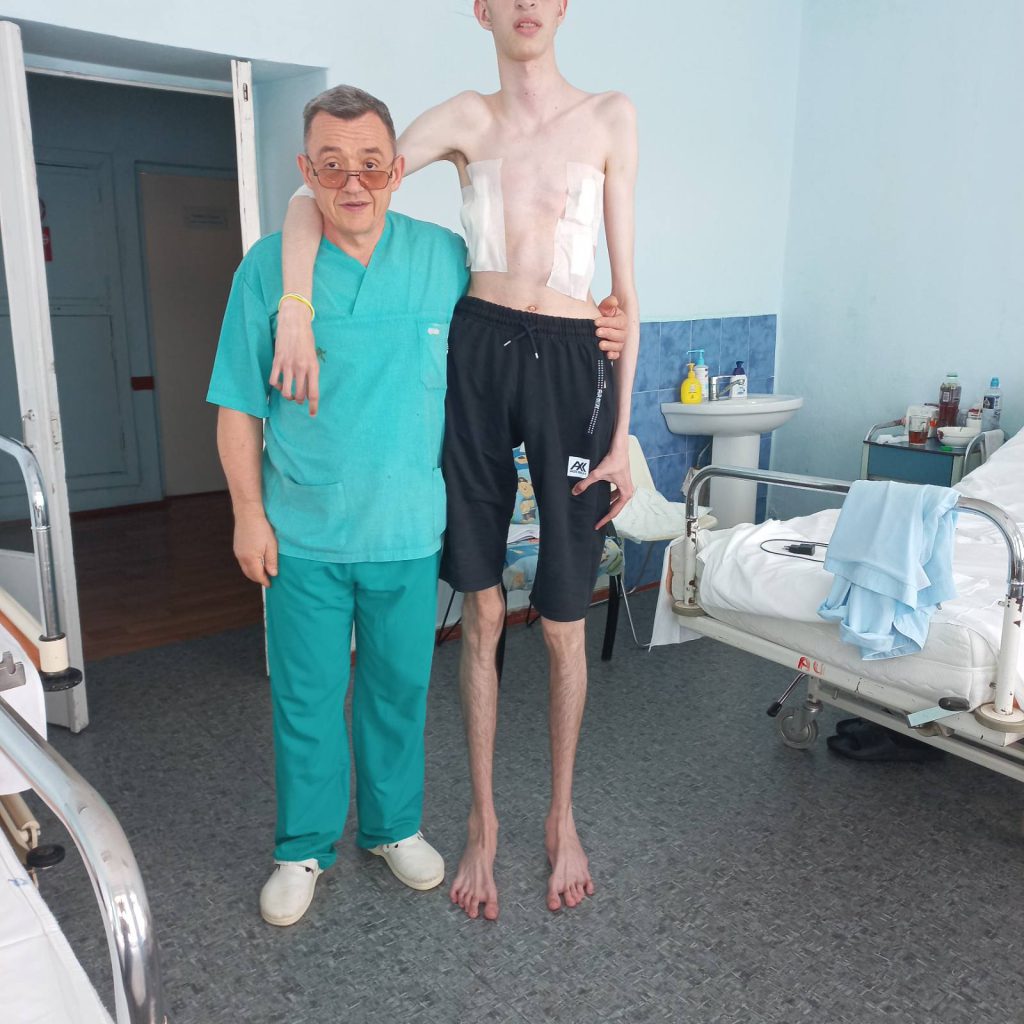
Приблизительно через 3 года пластина извлекается, разрезы при этом проводятся в тех же местах, что и при его установке. После извлечения пластины пациент считается абсолютно здоровым, а грудная клетка исправленной.
Кроме того, как отмечают врачи , осложнения, вызванные хирургической коррекцией по методу Насса минимальны, а период восстановления пациента после операции также существенно сокращается.
Высока также и удовлетворенность пациентов результатами операции (до 98%), всего у 2% наблюдается остаточная деформация, это связано с отклонениями от технологии проведения загрудинного канала в ходе операции. В качестве основных преимуществ метода необходимо отметить также его малотравматичность, небольшой реалибитационный период в сравнении с другими устаревшими операциями коррекции ВДГК и отсутствие заметных послеоперационных рубцов, т.к. произведение небольших разрезов по бокам позволяет полностью исправить деформацию.
ОГРАНИЧЕНИЯ ПОСЛЕ ОПЕРАЦИИ
Как и после любой операции есть ограничения, которые нужно соблюдать 3-4 месяца.
- Спать на спине. Забыть про сон на боку, животе, только на спине. Три месяца. Желательно купить ортопедическую подушку.
- Не совершать резких движений.
- Не заниматься спортом.
- Не поднимать ничего тяжелого.
- Не падать (особенно актуально если на улице гололед).
- Постараться не пользоваться общественным транспортом, чтобы никто не задел / ударил / толкнул. Т.к пластина всё еще может сместиться.
- На время установки пластины нельзя делать МРТ.
- На время установки пластины будет плохо, если попадёшь в аварию. Т.к не смогут сделать прямой массаж сердца.

